Die Herz-Lungen-Maschine
Zahlreiche Operationen innerhalb der Herzräume und an den großen Gefäßen sind nur bei nichtschlagendem Herzen durchführbar. Für diese Eingriffe werden das Herz und die Lungen aus dem normalen Kreislauf ausgeschaltet und stillgelegt. Ihre Funktion übernimmt eine externe Herz-Lungen-Maschine. Dieser Vorgang wird als extrakorporale Zirkulation (EKZ) oder cardiopulmonaler Bypass bezeichnet.Die extrakorporale Zirkulation wird vor allem bei folgenden Operationen angewandt:
- Herzklappenersatz/-rekonstruktionen
- Korrektur angeborener Herzfehler
- Koronararterienbypass
- Eingriffe an der aufsteigenden Hauptschlagader (Aorta)
- Herz – bzw Lungentransplantation
Bei der extrakorporalen Zirkulation fließt das gesamte systemische Venenblut über Kanülen und Schläuche aus den beiden Hohlvenen in ein Reservoir der Herz-Lungen-Maschine. Von dort wird es, nach Anreicherung mit Sauerstoff und Entfernung von Kohlendioxid, in den arteriellen Kreislauf des Patienten über die Aorta oder eine der großen Beinarterien zurückgepumpt.Zur primären Füllung der Herz-Lungen-Maschine werden gewöhnlich balancierte, annähernd plasmaisotone Elektrolytlösungen, also Lösungen mit demselben osmotischen Druck verwendet, oft unter Zusatz anderer Flüssigkeiten wie Glucose, Natriumhydrogencarbonat, Albumin und Hydroxyethylstärke. Dies führt zu einer nicht unerheblichen Verdünnung des Patientenblutes, was unter Umständen die Notwendigkeit von Fremdblutgaben aus Blutkonserven zur Folge hat.Um eine Minderversorgung der einzelnen Organe mit Sauerstoff und eine daraus resultierende Schädigung zu verhindern, muß der Sauerstoffbedarf der Gewebe während der EKZ herabgesetzt werden. Hierzu bedient man sich der Unterkühlung des gesamten Körpers. Die Abkühlung des Patientenblutes mittels Wärmeaustauscher ist heute das Verfahren der Wahl. Dabei wird der Patient auf eine Körpertemperatur von bis zu 18°C gebracht.Vor Anschluß an die EKZ muß, zur Verhinderung einer Gerinnselbildung in den Schläuchen und dem Oxygenator (Sauerstoffsättiger) der Herz-Lungen-Maschine, die Blutgerinnung mit Heparin (Mucopolysaccharid) aufgehoben werden.Die extrakorporale Zirkulation kann über mehrere Stunden gefahrlos aufrechterhalten werden. Allerdings kann die Herz-Lungen-Maschine nur innerhalb gewisser Grenzen die Funktion von Herz und Lunge übernehmen. Im Falle eines längerfristigen Organversagens kommen andere hoch entwickelte Unterstützungssysteme zum Einsatz.
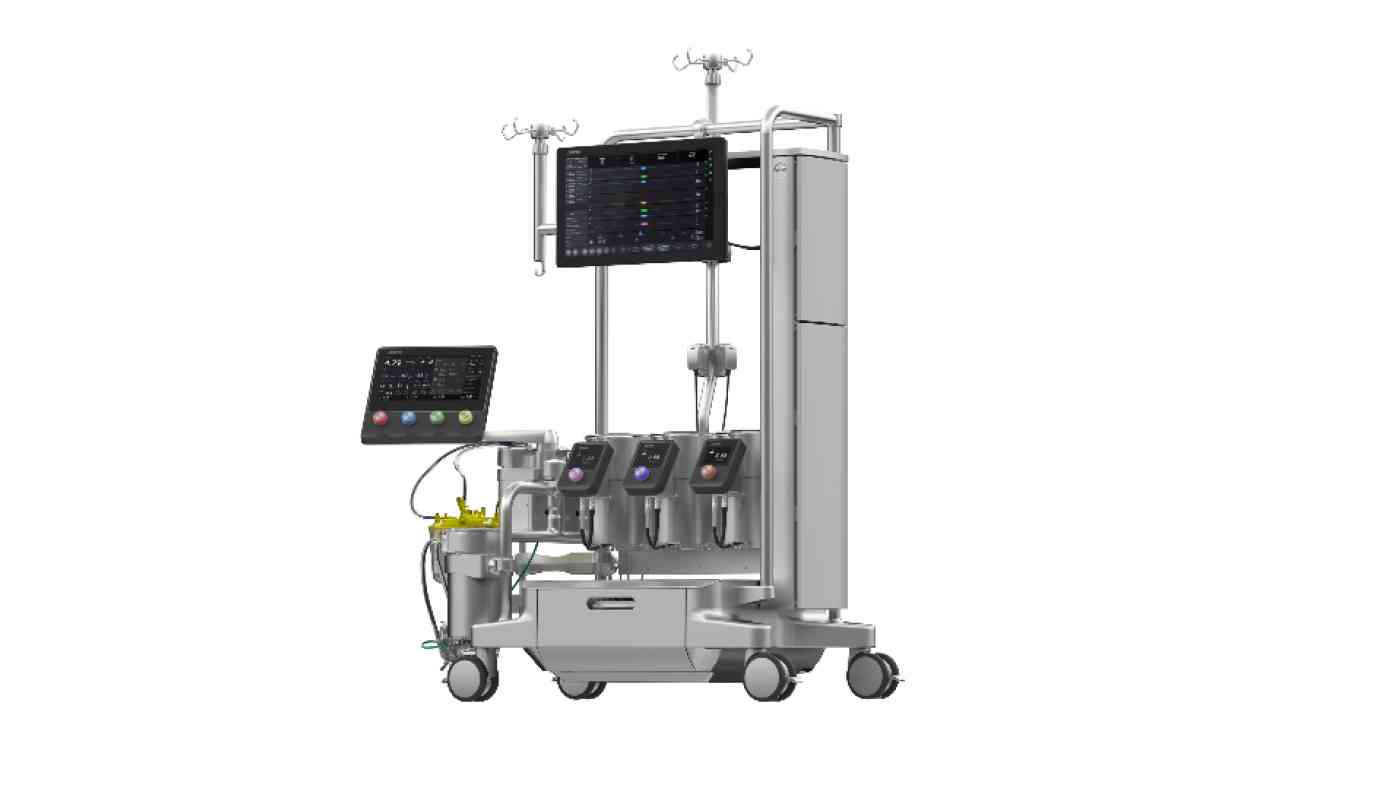
Herz-Lungen-Maschine Essenz (Mit freundlicher Genehmigung der Fa. Livanova)
ECMO
Die extrakorporale Membranoxygenierung (ECMO) ist ein hochspezialisiertes intensivmedizinisches Verfahren zur zeitlich begrenzten Unterstützung von Herz- und/oder Lungenfunktion bei Patientinnen und Patienten mit lebensbedrohlichem Organversagen. Sie kommt dann zum Einsatz, wenn konventionelle Therapieformen nicht mehr ausreichen, um eine ausreichende Oxygenierung oder Kreislaufstabilität sicherzustellen.
Bei der ECMO wird das Blut außerhalb des Körpers über ein Schlauchsystem (extrakorporal) zu einer Membranlunge geleitet. Dort erfolgt der Gasaustausch: Kohlendioxid wird entfernt und Sauerstoff zugeführt. Anschließend wird das Blut – je nach ECMO-Form – wieder in das venöse oder arterielle Gefäßsystem zurückgeführt.
Man unterscheidet hauptsächlich zwei ECMO-Formen:
- Veno-venöse ECMO (VV-ECMO) zur Unterstützung der Lungenfunktion
- Veno-arterielle ECMO (VA-ECMO) zur kombinierten Unterstützung von Herz- und Lungenfunktion
Die ECMO dient in der Regel als Überbrückungstherapie, etwa bis zur Erholung des betroffenen Organs, zur Entscheidungsfindung („bridge to decision“) oder bis zu weiterführenden Therapien wie einer Herz- oder Lungentransplantation.
Der sichere Betrieb einer ECMO erfordert ein hochqualifiziertes interdisziplinäres Team. Kardiotechnikerinnen und Kardiotechniker spielen dabei eine zentrale Rolle: Sie sind verantwortlich für die technische Betreuung des Systems, die Überwachung der Funktion, das Management von Komplikationen sowie die enge Zusammenarbeit mit dem intensivmedizinischen Behandlungsteam.
Neben diesen Standardkonfigurationen existieren Hybrid- und Sonderformen, die eine individuellere Anpassung an komplexe klinische Situationen erlauben:
- Veno-arterio-venöse ECMO (VAV-ECMO) Diese Hybridform kombiniert Elemente der VV- und VA-ECMO. Das Blut wird venös entnommen und nach Oxygenierung sowohl in das arterielle als auch in das venöse System zurückgeführt. Die VAV-ECMO wird eingesetzt, wenn sowohl eine schwere respiratorische Insuffizienz als auch eine partielle kardiale Dysfunktion vorliegen oder wenn unter VA-ECMO eine unzureichende Oxygenierung der oberen Körperhälfte („Harlekin-Syndrom“/North-South-Syndrom) besteht. Durch die zusätzliche venöse Rückführung kann die Oxygenierung des pulmonalen und zerebralen Kreislaufs verbessert werden.
- Veno-veno-arterielle ECMO (VVA-ECMO) Hierbei erfolgt die Blutentnahme über zwei venöse Kanülen mit arterieller Rückführung. Diese Konfiguration kann bei hohem Flow-Bedarf oder unzureichender Drainage sinnvoll sein.
- Arterio-venöse ECMO (AV-ECMO) bzw. ECLS-Varianten Diese werden seltener eingesetzt und finden vor allem in spezialisierten Settings Anwendung.
Die Wahl der ECMO-Konfiguration richtet sich nach der zugrunde liegenden Pathophysiologie, dem hämodynamischen Status sowie dem Verlauf der Erkrankung und kann im Therapieverlauf angepasst werden.
Die ECMO dient in der Regel als Überbrückungstherapie, etwa bis zur Erholung des betroffenen Organs, zur Entscheidungsfindung („bridge to decision“), zur Stabilisierung bis zu weiterführenden Therapien wie einer Herz- oder Lungentransplantation oder als „bridge to recovery“.
Der sichere Betrieb einer ECMO erfordert ein hochqualifiziertes interdisziplinäres Team. Kardiotechniker:innen spielen dabei eine zentrale Rolle: Sie sind verantwortlich für die technische Betreuung des Systems, die kontinuierliche Überwachung der Funktion, das frühzeitige Erkennen und Management von Komplikationen sowie die enge Zusammenarbeit mit dem intensivmedizinischen Behandlungsteam bei der Anpassung der ECMO-Konfiguration an den klinischen Verlauf.
VAD
Ventrikuläre Assistenzsysteme (VAD, Ventricular Assist Devices) sind mechanische Kreislaufunterstützungssysteme, die bei Patient:innen mit schwerer Herzinsuffizienz eingesetzt werden. Sie unterstützen oder ersetzen teilweise die Pumpfunktion des Herzens, wenn medikamentöse oder interventionelle Therapien nicht mehr ausreichen.
Je nach klinischer Situation können unterschiedliche Systeme zum Einsatz kommen:
- LVAD (Left Ventricular Assist Device) zur Unterstützung der linken Herzkammer
- RVAD (Right Ventricular Assist Device) zur Unterstützung der rechten Herzkammer
- BiVAD zur Unterstützung beider Herzkammern
Das VAD fördert kontinuierlich Blut aus der Herzkammer in den Kreislauf und verbessert dadurch die Organperfusion sowie die Belastbarkeit und Lebensqualität der Betroffenen. Moderne Systeme ermöglichen in vielen Fällen eine langfristige Therapie mit ambulanter Lebensführung.
VAD-Systeme werden als Überbrückung zur Transplantation (Bridge to Transplant), zur Überbrückung bis zur Erholung der Herzfunktion (Bridge to Recovery) oder als Dauertherapie (Destination Therapy) eingesetzt. Die Indikationsstellung erfolgt in spezialisierten Zentren unter Berücksichtigung medizinischer, technischer und ethischer Aspekte.
Der Betrieb und die Betreuung von VAD-Systemen erfordern ein hohes Maß an Expertise und interdisziplinärer Zusammenarbeit. Kardiotechniker:innen übernehmen dabei eine zentrale Rolle in der Auswahl, Implantationsassistenz, technischen Überwachung und langfristigen Systembetreuung. Sie sind maßgeblich an der Qualitätssicherung, am Komplikationsmanagement und an der kontinuierlichen Weiterentwicklung dieser Technologien beteiligt.
Impella® - Katheterbasierte mechanische Kreislaufunterstützung
Das Impella®-System ist ein minimalinvasives, katheterbasiertes mechanisches Kreislaufunterstützungssystem zur temporären Entlastung des Herzens. Es wird bei Patient:innen mit akutem oder drohendem Herzversagen eingesetzt, insbesondere bei kardiogenem Schock oder bei Hochrisiko-Herzinterventionen.
Die Impella®-Pumpe wird über ein arterielles Gefäß (meist femoral oder axillär) in die linke Herzkammer vorgeschoben. Dort fördert sie aktiv Blut aus dem Ventrikel in die Aorta und unterstützt so die systemische Zirkulation. Durch die Entlastung des linken Ventrikels wird der myokardiale Sauerstoffverbrauch reduziert und die Organperfusion verbessert.
Je nach Modell können unterschiedliche Förderleistungen erreicht werden, wodurch das System flexibel an die klinische Situation angepasst werden kann. Die Impella® dient als kurzzeitige Kreislaufunterstützung, etwa zur Stabilisierung kritisch kranker Patient:innen, als Bridge to Decision oder als Unterstützung während komplexer interventioneller Eingriffe.
Der sichere Einsatz der Impella® erfordert ein erfahrenes, interdisziplinäres Behandlungsteam. Kardiotechniker:innen übernehmen dabei eine wesentliche Rolle in der technischen Betreuung, Systemüberwachung, Optimierung der Förderparameter sowie im Management möglicher Komplikationen. Ihre Expertise trägt entscheidend zur Patient:innensicherheit und Therapiequalität bei.
IABP - Intraaortale Ballonpumpe
Die intraaortale Ballonpumpe (IABP) ist ein mechanisches Kreislaufunterstützungssystem zur temporären Unterstützung der Herzfunktion. Sie wird vor allem bei akuter Herzinsuffizienz, kardiogenem Schock oder in instabilen perioperativen Situationen eingesetzt, wenn eine kurzfristige hämodynamische Stabilisierung erforderlich ist.
Das System besteht aus einem Ballonkatheter, der über ein arterielles Gefäß – meist die A. femoralis – in die thorakale Aorta descendens eingebracht wird. Der Ballon wird synchron zum Herzzyklus betrieben: Während der Diastole füllt er sich mit Gas und erhöht dadurch den diastolischen Aortendruck, was die koronare Durchblutung verbessert. In der Systole entleert sich der Ballon rasch, wodurch der linksventrikuläre Auswurfwiderstand reduziert und das Herz entlastet wird.
Durch diesen Mechanismus verbessert die IABP die myokardiale Sauerstoffversorgung bei gleichzeitiger Reduktion des Sauerstoffverbrauchs des Herzens. Sie stellt eine zeitlich begrenzte Unterstützungsmaßnahme dar und wird häufig als Überbrückungstherapie eingesetzt, etwa bis zur Erholung der Herzfunktion oder zur Entscheidungsfindung über weiterführende Therapieoptionen.
Der sichere und effektive Betrieb der IABP erfordert präzise Einstellung, kontinuierliche Überwachung und fundiertes Fachwissen. Kardiotechniker:innen sind maßgeblich an der technischen Betreuung, der Optimierung der Trigger- und Timing-Parameter sowie am Komplikationsmanagement beteiligt und arbeiten eng mit dem interdisziplinären Behandlungsteam zusammen.
Herzschrittmacher
Die Implantation eines Schrittmachers kann von links oder rechts unterhalb des Schlüsselbeines durchgeführt werden.
Die Operation findet in örtlicher Betäubung statt, eine Vollnarkose ist in den meisten Fällen nicht notwendig.
Nach der örtlichen Betäubung des Operationsgebietes wird ein kleiner Hautschnitt (3 bis 4 cm) parallel zur Hautfalte zwischen Oberarm und Brustkorb gesetzt.
Der Operateur formt dann eine kleine Tasche zwischen Unterhautfettgewebe und Muskulatur, in die der Schrittmacher später eingesetzt wird.
Es folgt die Punktion der unter dem Schlüsselbein verlaufenden Vene (Vena subclavia). Über diese Vene werden nun die Elektrode(n) ins rechte Herz vorgeschoben.
Die eingeführten Elektroden im rechten Vorhof und/oder der rechten Hauptkammer überwachen die eigene Herzaktion und geben nur dann Impulse ab, wenn das Herz zu langsam wird. Die so gesparte Energie verlängert die Lebensdauer des Schrittmachers und die Zeit bis zum Wechsel (sog. Batteriewechsel) wird hinausgezögert.
Nachdem die Elektroden in die richtige Position gebracht worden sind und der Arzt oder Kardiotechniker ihre Funktion getestet hat, werden sie mit dem eigentlichen Schrittmacheraggregat verschraubt. Das Aggregat wird in die vorpräparierte Hauttasche eingesetzt und die Haut mit einer Naht verschlossen.
Die Operationsdauer liegt bei etwa einer Stunde.
Schrittmacher haben heute eine Grösse von circa 3 x 3 cm. Sie schränken das Leben der Patienten nicht ein und werden nach wenigen Wochen kaum noch gespürt.
Die Funktion des Herzschrittmachers wird bei regelmässigen Kontrollterminen vom behandelnden Arzt geprüft um so die Funktionalität und die Batterielebensdauer zu kontrollieren und frühzeitig zu erkennen.







